Antalgiques du Deuxième Palier : Tout Comprendre sur les Opioïdes Faibles
Codéine, Tramadol, Dihydrocodéine… Ces médicaments soulagent des millions de patients chaque jour. Découvrez leur mécanisme d’action, leurs indications et leurs précautions d’emploi.
Qu’est-ce que la Douleur ? Comprendre Avant de Traiter
Avant d’aborder les médicaments, il est essentiel de comprendre ce qu’est la douleur et pourquoi certains cas nécessitent des antalgiques plus puissants que le simple paracétamol.
Définition scientifique de la douleur
L’Association Internationale pour l’Étude de la Douleur (IASP) définit la douleur comme une expérience sensorielle et émotionnelle désagréable, associée à une lésion tissulaire réelle ou potentielle.
Cette définition souligne un point crucial : la douleur n’est pas uniquement physique. Elle intègre aussi une dimension psychologique et émotionnelle, ce qui explique pourquoi son traitement doit souvent être multidimensionnel.
La douleur peut survenir dans de nombreuses situations :
- Inflammation aiguë ou chronique
- Contracture musculaire
- Spasme vasculaire
- Atteinte cancéreuse
- Traumatisme ou chirurgie
Comment le cerveau perçoit-il la douleur ?
Le trajet du signal douloureux, appelé nociception, se déroule en trois étapes clés :
Étape 1 — Détection périphérique : Des récepteurs spécialisés appelés nocicepteurs détectent le stimulus douloureux (chaleur, pression, substances chimiques).
Étape 2 — Transmission médullaire : L’information voyage via deux types de fibres nerveuses :
- Les fibres Aδ (myélinisées, rapides) : transmettent la douleur vive et bien localisée
- Les fibres C (non myélinisées, lentes) : transmettent la douleur sourde et diffuse
Étape 3 — Intégration cérébrale : Le signal atteint le cortex cérébral où la sensation douloureuse est interprétée et une réponse est générée.

Les systèmes naturels de contrôle de la douleur
Notre organisme possède ses propres mécanismes antidouleur. Trois systèmes principaux régulent l’intensité de la douleur :
La théorie du portillon (Gate Control) : Les grosses fibres nerveuses tactiles peuvent « fermer la porte » aux signaux douloureux. C’est pourquoi frotter une zone brûlée diminue la sensation de douleur.
Les opioïdes endogènes : L’organisme produit naturellement des substances qui imitent la morphine :
- Les endorphines
- Les enképhalines
- Les dynorphines
Ces molécules se fixent sur les mêmes récepteurs que les analgésiques opioïdes (récepteurs μ, κ et δ) et inhibent la transmission de la douleur.
Les voies descendantes sérotoninergiques et noradrénergiques : Des circuits nerveux descendant du cerveau vers la moelle épinière bloquent activement la transmission des signaux douloureux.
La Classification OMS des Antalgiques : Les 3 Paliers
L’Organisation Mondiale de la Santé (OMS) a établi une stratégie de traitement de la douleur en trois paliers progressifs, en fonction de l’intensité douloureuse.
| Palier | Intensité de la douleur | Médicaments utilisés |
|---|---|---|
| Palier 1 | Douleurs légères à modérées | Paracétamol, Aspirine, AINS |
| Palier 2 | Douleurs modérées à intenses | Codéine, Tramadol, Dihydrocodéine |
| Palier 3 | Douleurs intenses à très intenses | Morphine, Fentanyl, Oxycodone |
Principe fondamental : On monte dans les paliers lorsque le palier inférieur ne soulage plus suffisamment. Les médicaments du palier 2 sont souvent associés à ceux du palier 1 pour une efficacité optimale.
Les Antalgiques du Deuxième Palier : Définition et Mécanisme d’Action
Les antalgiques du palier 2 sont des opioïdes faibles (ou morphiniques faibles). Ils sont prescrits lorsque les antalgiques non opioïdes du palier 1 s’avèrent insuffisants.
Agonistes et antagonistes : une distinction fondamentale
Il existe deux types d’opioïdes selon leur action sur les récepteurs :
- Agoniste opioïde : Se fixe sur les récepteurs et reproduit les effets de la morphine (effet analgésique)
- Antagoniste opioïde : Occupe les récepteurs sans déclencher d’effet, et peut déplacer un agoniste (utilisé notamment dans les cas de surdosage)
Les antalgiques du palier 2 sont tous des agonistes des récepteurs μ (mu) mais avec une affinité et une puissance inférieures à la morphine.
Étude Détaillée des Médicaments du Palier 2
1. La Codéine
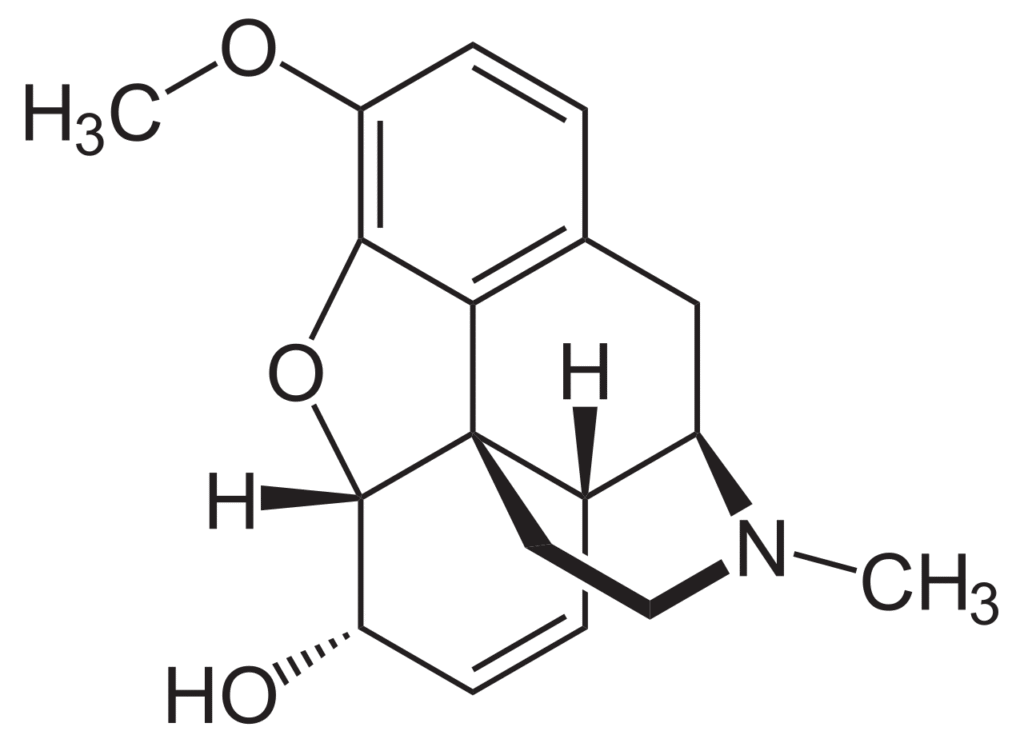
La codéine est l’un des alcaloïdes naturels de l’opium. Structuralement, elle correspond à l’éther méthylique de la morphine — une légère modification chimique qui change radicalement ses propriétés pharmacologiques.
Mécanisme d’action de la codéine
La codéine elle-même a une très faible affinité pour les récepteurs opioïdes. Son effet analgésique provient principalement de sa transformation en morphine dans le foie.
Cette conversion est assurée par l’enzyme CYP2D6 : environ 10 % de la codéine absorbée est convertie en morphine active. Ce chiffre peut sembler faible, mais il est suffisant pour produire un effet antalgique significatif.
Un point important : il existe une variabilité génétique dans l’expression de la CYP2D6 :
- Métaboliseurs lents : peu de conversion → effet analgésique insuffisant
- Métaboliseurs rapides : conversion excessive → risque de toxicité, même à dose normale
Indications cliniques
La codéine est utilisée dans deux grandes indications :
Antalgique : Toujours en association avec d’autres molécules :
- Codéine + Paracétamol : CODOLIPRANE®, DAFALGAN-CODÉINE®
- Codéine + Aspirine : ASPIRINE-CODÉINE®
- Codéine + Ibuprofène : ANTARENE®
Antitussif : Pour les toux sèches et irritatives non productives (NEO-CODION® en comprimés et solution buvable)
Précautions et contre-indications
- Dépression respiratoire : possible, surtout à fortes doses
- Pharmacodépendance : risque réel, bien que moindre qu’avec la morphine
- Voie parentérale déconseillée : entraîne une histamino-libération avec hypotension, prurit et réactions allergiques
- Contre-indiquée chez l’enfant de moins de 12 ans et chez les femmes allaitantes en raison du risque de toxicité néonatale
2. La Dihydrocodéine
La dihydrocodéine est obtenue par réduction chimique de la codéine. Cette modification mineure de la structure moléculaire lui confère une propriété pharmacocinétique avantageuse.
Ce qui la distingue de la codéine
| Propriété | Codéine | Dihydrocodéine |
|---|---|---|
| Durée d’action | ~5 heures | ~12 heures |
| Forme commerciale | Comprimés standards | Comprimés LP (libération prolongée) |
| Nom commercial | Diverses associations | DICODIN® |
Sa durée d’action prolongée (12 heures contre 5 heures pour la codéine) en fait une option intéressante pour le traitement des douleurs chroniques nécessitant une couverture analgésique stable sur la journée.
Elle peut également être associée au paracétamol et à l’aspirine.
3. Le Tramadol : L’Analgésique Central Atypique
Le tramadol est souvent considéré comme le représentant le plus important du palier 2. Sa particularité : il possède un double mécanisme d’action, ce qui le distingue des autres opioïdes faibles.
Double mécanisme d’action : une originalité pharmacologique
Mécanisme opioïde : Le tramadol et son métabolite actif (le O-desméthyltramadol ou desmetramadol, formé par la CYP2D6) se lient aux récepteurs μ opioïdes. Le métabolite est plus puissant que la molécule mère.
Mécanisme monoaminergique : La molécule mère inhibe également la recapture de la sérotonine et de la noradrénaline, des neurotransmetteurs impliqués dans les voies descendantes inhibitrices de la douleur. Ce mécanisme est comparable à celui de certains antidépresseurs.
L’importance de la chiralité
Le tramadol est commercialisé sous forme de mélange racémique (deux énantiomères + et −). Chacun contribue différemment à l’effet global :
- Énantiomère (+) : Se lie aux récepteurs μ + inhibe la recapture de la sérotonine
- Énantiomère (−) : Inhibe la recapture de la noradrénaline (5 fois plus puissamment) + stimule les récepteurs α2-adrénergiques
Le mélange racémique est plus efficace que chaque énantiomère pris séparément — un exemple d’synergie enantiomérique.
Indications et formes galéniques
Le tramadol est disponible sous de nombreuses formes pour s’adapter aux différentes situations cliniques :
- Solution pour perfusion IV (hôpital)
- Comprimés à libération immédiate ou prolongée
- Gélules
- Solution buvable
Spécialités commerciales : CONTRAMAL®, TOPALGIC®, et en association avec le paracétamol : IXPRIM®
Avantages du tramadol par rapport à la codéine
- Pas d’effet dépresseur respiratoire significatif à doses thérapeutiques
- Risque de dépendance réduit
- Effet antitussif additionnel
- Efficacité supérieure grâce au double mécanisme d’action
Point de vigilance : Le tramadol peut provoquer un syndrome sérotoninergique s’il est associé à d’autres médicaments sérotoninergiques (antidépresseurs ISRS, IMAO). Cette interaction doit être connue de tout professionnel de santé.
4. Le Dextropropoxyphène : Un Médicament Retiré du Marché
Le dextropropoxyphène mérite une mention, non pas pour sa prescription actuelle, mais pour comprendre l’évolution des pratiques médicales en matière de sécurité.
Historique et retrait
Ce médicament était commercialisé seul (ANTALVIC®) ou en association avec le paracétamol (DIANTALVIC®) ou encore avec le paracétamol et la caféine (PROPOFAN®).
Il a été retiré du marché dans la majorité des pays, dont la France en 2011, en raison d’un risque cardiaque (troubles du rythme) jugé inacceptable au regard de son bénéfice analgésique modéré.
Aux États-Unis, quelques spécialités subsistaient sous les noms DARVON® et PROPOXYPHENE NAPSYLATE AND ACETAMINOPHEN®, mais ce marché s’est considérablement réduit.
Son énantiomère, le lévopropoxyphène, était utilisé comme antitussif, mais a également été retiré du marché.
Cette molécule illustre parfaitement l’importance de la pharmacovigilance : un médicament utilisé pendant des décennies peut être retiré lorsque de nouvelles données de sécurité révèlent un rapport bénéfice/risque défavorable.
Comparatif des Antalgiques du Palier 2
| Molécule | Mécanisme principal | Durée d’action | Risque dépendance | Statut actuel |
|---|---|---|---|---|
| Codéine | Opioïde μ (via morphine) | 5 heures | Modéré | Commercialisé |
| Dihydrocodéine | Opioïde μ | 12 heures | Modéré | Commercialisé |
| Tramadol | Opioïde μ + monoaminergique | 6-12 heures | Faible | Commercialisé |
| Dextropropoxyphène | Opioïde μ | 4-6 heures | Modéré | Retiré du marché |
Points Essentiels à Retenir
Les antalgiques du palier 2 sont des outils thérapeutiques précieux, à condition d’être utilisés correctement. Voici les messages clés :
Sur leur utilisation :
- Ils sont indiqués uniquement lorsque les antalgiques du palier 1 sont insuffisants
- Ils sont souvent combinés au paracétamol pour optimiser l’effet analgésique
- La dose doit toujours être adaptée au patient (âge, poids, fonction rénale et hépatique)
Sur leur sécurité :
- La variabilité génétique (CYP2D6) influence leur efficacité et leur tolérance
- Un suivi médical régulier est nécessaire pour détecter les signes de dépendance
- Certaines associations médicamenteuses sont dangereuses (tramadol + ISRS notamment)
Sur leur pharmacologie :
- Tous agissent sur les récepteurs μ opioïdes
- Le tramadol se distingue par son double mécanisme d’action
- La dihydrocodéine offre une durée d’action prolongée avantageuse pour les douleurs chroniques
Conclusion : Vers une Analgésie Raisonnée
Les antalgiques du deuxième palier occupent une place essentielle dans la prise en charge de la douleur modérée à intense. Entre la codéine, la dihydrocodéine et le tramadol, le clinicien dispose d’un éventail de molécules aux profils pharmacologiques distincts, permettant une personnalisation du traitement en fonction du patient.
La compréhension de leurs mécanismes d’action — depuis la neurophysiologie de la douleur jusqu’aux interactions moléculaires avec les récepteurs opioïdes — est indispensable pour une utilisation optimale et sécurisée.
À retenir : Le soulagement de la douleur nécessite toujours une double approche : identifier et traiter la cause tout en soulageant le symptôme. Les antalgiques du palier 2 s’inscrivent dans cette stratégie globale.