L’INSUFFISANCE RESPIRATOIRE AIGUE ET CHRONIQUE
Introduction:
L’insuffisance respiratoire aiguë (IRA) est une cause fréquente de consultation aux urgences et une des raisons majeures d’admission en réanimation car elle associe un risque vital imposant des traitements symptomatiques immédiats.
La démarche étiologique est compliquée par le nombre important de causes parfois associée.
Anatomie :
Le poumon fait partie de l’appareil respiratoire qui comprend entre outre:
Voies aériennes (trachée, bronches souches, bronches distales).
Parenchyme pulmonaire.
Plèvre.
les vaisseaux pulmonaires.
les muscles respiratoires.
Paroi thoracique.
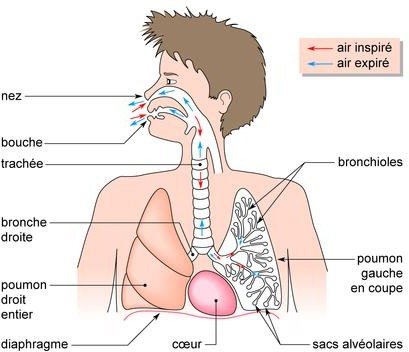
Système respiratoire :
Un contenant :
La cage thoracique
Les muscles respiratoires (principal : diaphragme, muscles respiratoires accessoires)
Un contenu : les poumons
Les bronches : zone de transport
Les alvéoles : zone d’échange entre le sang et les poumons
Physiologie :
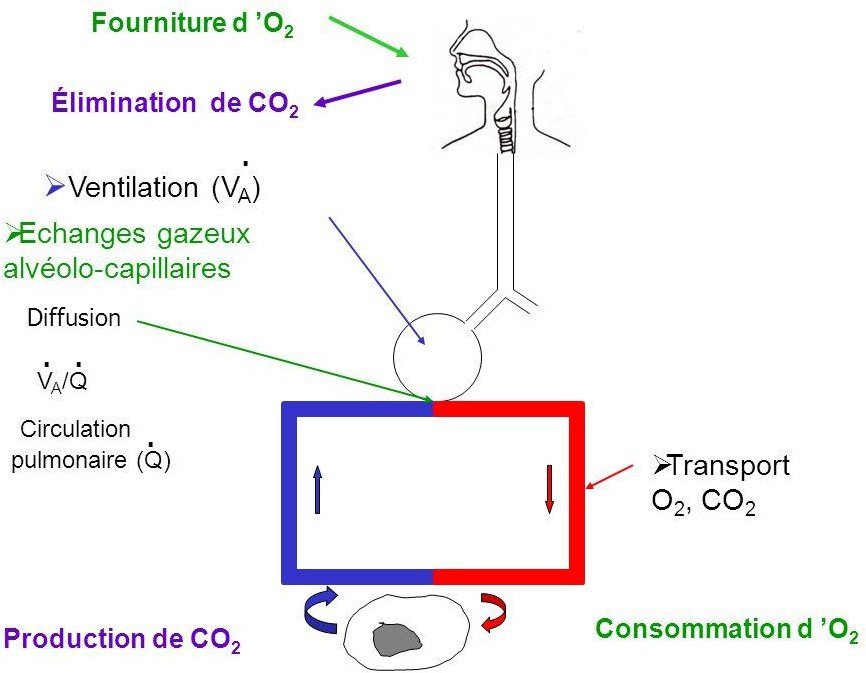
Le rôle du système respiratoire (poumons) est d’assurer les échanges gazeux entre l’air et le sang et de participer à la distribution de l’oxygène(O2) à l’organisme dont il a besoin pour assurer le métabolisme aérobie de tous les organes du corps, et évacuer le dioxyde de carbone (CO2) généré par ce même métabolisme au niveau des tissus périphériques.
Le poumon remplit cette double mission en ventilant les alvéoles avec de l’air extérieur, qui est ainsi mis en contact avec le sang veineux.
Les échanges gazeux (renouveler l’oxygène et d’éliminer le gaz carbonique) s’appellent hématose.
La respiration nécessite la participation de très nombreux organes : une commande centrale, une afférence nerveuse, un soufflet musculo-squelettique, des voies aériennes supérieures et inférieures qui doivent être intègres.
Le transfert de l’O2 nécessite une membrane alvéolocapillaire, une perfusion adaptée dans les territoires ventilés, un débit cardiaque, le transport par l’hémoglobine et l’extraction périphérique par les cellules.
Les défaillances peuvent ainsi survenir à tous les niveaux et être associées.
La ventilation : consiste à renouveler l’air alvéolaire.
L’air rentre et sort de la cage thoracique grâce à la
différence de pression entre la cage thoracique et la pression atmosphérique.
Inspiration : phénomène actif (contraction des muscles respiratoires qui modifie le volume de la cage thoracique) .Pression alvéolaire < P atmosphériqueentrée d’air.
Expiration : phénomène passif.
P alvéolaire> P atmosphériquesortie d’air.
La membrane alvéolo-capillaire : La zone d’échange entre sang et gaz respiratoires située au niveau des alvéoles pulmonaires (contact entre l’alvéole et le capillaire pulmonaire).
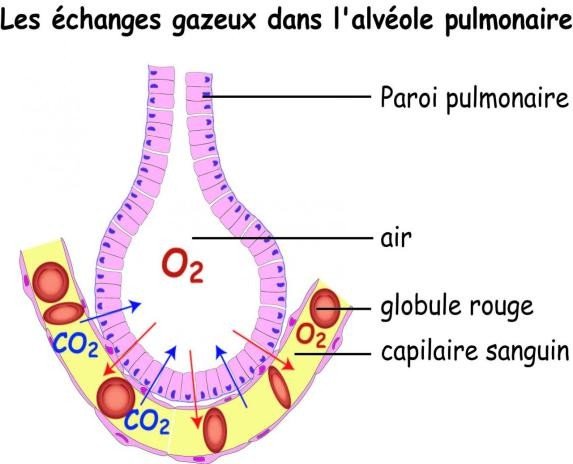
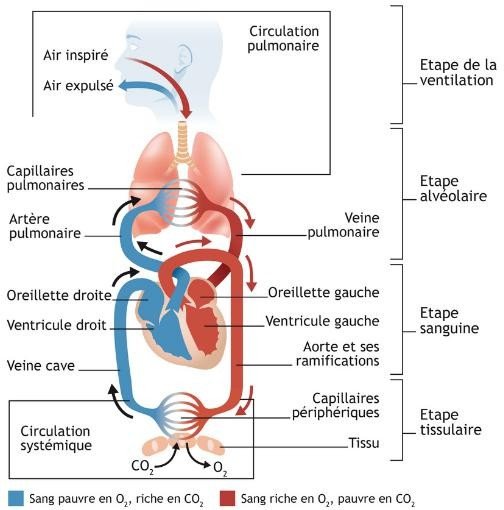
La respiration passe par (05) cinq étapes :
La ventilation pulmonaire
Les échanges alvéolo-capillaire
Le transport des gaz par le sang
Les échanges gazeux entre le globule rouge et la cellule
La respiration cellulaire.
Définitions :
L’insuffisance respiratoire aiguë (IRA) : incapacité brutale du système respiratoire à assurer une hématose satisfaisante pour assurer les besoins métaboliques de l’organisme.
Il en résulte une inadéquation entre les besoins métaboliques et les apports en oxygène ce qui aboutit à une hypoxémie et éventuellement à une hypercapnie.
Elle est due à la défaillance d’un ou plusieurs composants du système respiratoire.
La diminution de la PaO2 (pression partielle artérielle en oxygène) < 60 mmHghypoxie
La diminution de la PaCO2 (pression partielle artérielle en dioxyde de carbone) <45mmhg
hypocapnie.
L’augmentation de la PaCO2 PaCO2 > 45mmHg hypercapnie.
Ne pas confondre hypoxémie et hypoxie :
Hypoxémie : diminution du taux d’oxygène dans le sang.
Hypoxie : diminution de la distribution d’oxygène aux tissus.
L’insuffisance respiratoire chronique (IRC) : l’incapacité permanente de l’appareil respiratoire à assurer l’hématose au long cours, sans amélioration avec une hypoxémie permanente.
Physiopathologie :
Chacun des composants anatomiques du système respiratoire peut être défaillant (Voies aériennes, Parenchyme pulmonaire, Alvéoles, Plèvre, Vaisseaux, Muscles respiratoires, Commande ventilatoire centrale).
Mécanismes de l’hypoxie:
Concentration insuffisante de l’oxygène dans l’air inspiré : respiration en milieu confiné: FiO2
< 21% (attitude, incendie, intoxication au CO…)
Hypoventilation alvéolaire :
Diminution de la ventilation totale : hypoventilation pure (sans atteinte broncho-pulmonaire)
Atteinte de la commande cérébrale : atteinte des centres respiratoires, intoxication médicamenteuse, traumatisme, accident vasculaire cérébral (AVC)…
Atteinte des muscles respiratoires: origine médullaire (centrale), atteinte neurologique périphérique, la jonction neuromusculaire, atteinte musculaire….
Hypoventilation alvéolaire : avec atteinte broncho-pulmonaire=Effet espace mort
L’espace mort correspond au volume d’air qui entre dans les poumons et qui ne participe pas aux échanges gazeux.
C’est la somme de l’espace mort anatomique (voies aériennes de conduction, des voies aériennes supérieures jusqu’aux bronchioles, qui est constant 150 ml chez l’adulte) et de l’espace mort alvéolaire.
L’effet espace mort correspond aux unités pulmonaires qui restent ventilées mais sont moins perfusées.
Shunt droit/gauche et altération de la membrane alvéolo-capillaire :
Les shunts permettent au sang veineux de rejoindre le lit artériel systémique sans entrer en contact avec des alvéoles ventilées.
Lorsque la perfusion est maintenue et il existe un trouble de ventilation un effet shunt.
Lorsque la ventilation est interrompue un shunt vrai.

Mécanismes de l’hypercapnie:
L’incapacité du système respiratoire à assurer les échanges gazeux peut aussi modifier l’élimination du gaz carbonique et être à l’origine d’une hypercapnie.
Atteinte de la pompe ventilatoire (muscles respiratoires, paroi thoracique) ou de la commande centrale (coma).
Effet espace mort.
Physiopathologie de l’insuffisance respiratoire :
Peut résulter :
Une atteinte de la pompe ventilatoire (fonction neuromusculaire pulmonaire)
Une atteinte de l’échangeur pulmonaire
Une atteinte de la commande centrale
Une atteinte de la vascularisation pulmonaire (fonction de transport)
Atteinte de la pompe ventilatoire :
Pompe ventilatoire : structures qui entourent l’échangeur pulmonaire et impliquées dans l’ampliation thoracique et la ventilation du poumon (paroi thoracique, côtes, muscles respiratoires..).
L’atteinte de la pompe peut être :
Primitive : maladie neuromusculaire (syndrome de Guillain et Barré, myasthénie grave), intoxication aux psychotropes.
Secondaire : fatigue des muscles respiratoire par augmentation du travail respiratoire :
**Baisse de la compliance pulmonaire : baisse de la capacité du poumon à se distendre facilement à l’inspiration et reprend son volume initial à l’expiration (pneumonies infectieuses, œdèmes pulmonaires, épanchements pleuraux, pneumothorax, abdomen distendu).
**Augmentation des résistances bronchiques : crise d’asthme, décompensation de broncho- pneumopathie chronique obstructive (BPC), encombrement bronchique, corps étranger dans les voies aériennes.
Atteinte de l’échangeur pulmonaire :
Altération des rapports entre la ventilation alvéolaire et la perfusion pulmonaire : effet shunt
intra pulmonaire, effet espace mort.
Effet shunt intra pulmonaire: zones pulmonaires dont la ventilation est faible ou absente par rapport à la perfusion.
Par obstacle bronchique (asthme, BPCO) ou un comblement alvéolaire (pneumopathies, l’œdème pulmonaire).
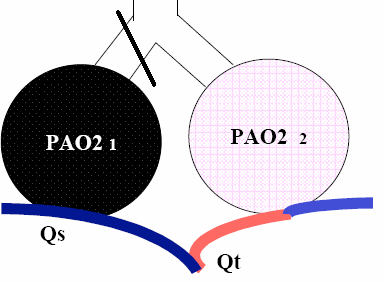
Effet espace mort: Zones pulmonaires qui sont normalement ventilées mais pas ou peu perfusées (hypovolémie, insuffisance cardiaque, troubles de la circulation pulmonaire).
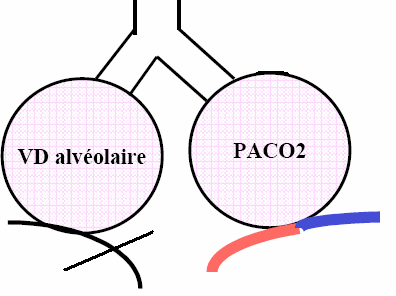
Troubles de la diffusion :
Le passage des gaz à travers la membrane alvéolo-capillaire dépend de l’épaisseur de la membrane et de sa surface, l’intégrité du lit vasculaire pulmonaire.
L’altération de la diffusion des gaz peut être liée :
Une augmentation de l’épaisseur de la membrane (œdème interstitiel, pneumopathies interstitielles diffuses, fibroses)
Une réduction du lit vasculaire (emphysème)
Une destruction alvéolaire (emphysème)
Classification physiopathologique des maladies respiratoires :
Les maladies pulmonaires d’origine «centrale» : dysfonctionnement des centres nerveux de la respiration.
Les maladies respiratoires obstructives : les plus fréquentes.
Liées à l’obstruction des bronches
(asthme, la bronchite chronique obstructive)
Les maladies respiratoires restrictives : atteinte des muscles respiratoires : (myopathies, paralysie diaphragmatique), atteinte de la paroi thoracique (scolioses sévères, séquelles chirurgicales),
atteinte de la paroi des alvéoles (fibrose pulmonaire), amputation chirurgicale du volume pulmonaire (pneumectomie).
Les maladies pulmonaires mixtes : à la fois obstructives et restrictives (troubles respiratoires liés à l’obésité).
Signes Cliniques :
La présentation clinique de l’insuffisance respiratoire aiguë comporte:
Symptômes de défaillance respiratoire: la polypnée ou la cyanose.
Symptômes de compensation de cette défaillance: mise en jeu des muscles respiratoires accessoires
Symptômes de retentissement cardio-circulatoire ou neurologique: tachycardie, hypotension artérielle, troubles de conscience.
Diagnostic positif :
Repose exclusivement sur des critères cliniques
Dyspnée: Signe quasi constant, c’est la perception consciente d’une gêne respiratoire (essoufflement, souffle coupé, soif d’air, difficultés à respirer, oppression).
Survient à l’effort puis pour des efforts de plus en plus modestes, voire au repos.
Elle peut être
Inspiratoire : évoque une origine haute.
Expiratoire : elle évoque une origine bronchique.
Orthopnée : apparaît ou s’aggrave en position couchée.
Origine cardiaque (insuffisance ventriculaire gauche).
Polypnée : augmentation de la ventilation minute.
Hypopnée : diminution de la ventilation minute.
Tachypnée : augmentation de la fréquence respiratoire > 25 c/min.
Bradypnée : diminution de la fréquence respiratoire < 15 c/min.
Evaluation de la dyspnée
Apprécier la dyspnée dans le cadre des activités quotidiennes du patient, en précisant les activités que le patient est capable de réaliser et celles qui doivent être interrompues du fait de la dyspnée (Nombre d’étages, périmètre de marche, activités de vie quotidiennes).
Classification de la New York Heart Association (NYHA)
Échelle du Medical Research Council (MRC)
Échelle de Sadoul



Signes d’hypoxémie (PaO2 < 60mmHg) :
Cyanose prédominant aux extrémités (la coloration bleue des téguments et des muqueuses.
Elle apparaît lorsque la concentration d’hémoglobine réduite : carboxyhémoglobine est supérieure à 5 g/dL de sang artériel).
Troubles de conscience allant jusqu’au coma et l’arrêt cardiorespiratoire.
Signes d’hypercapnie (PaCo2 > 45 mmHg) : Céphalées, Somnolence jusqu’au coma, désorientation, confusion, Hypertension artérielle, Vasodilatation cutanée, sueurs.
Signes de détresse respiratoire aigüe: signes de gravité
Respiratoires: augmentation anormale du travail respiratoire (signes de lutte) ou la défaillance neuromusculaire (signes de fatigue) :
Polypnée > 30/min.
Bradypnée < 15/min (redouter un arrêt respiratoire imminent).
Tirage (creusement des tissus entourant la cage thoracique lors de l’inspiration) traduit l’utilisation des muscles inspiratoires accessoires
Signes d’hypercapnie.
Respiration paradoxale : dépression inspiratoire du creux épigastrique avec asynchronisme thoracoabdominal (défaillance diaphragmatique).
Difficulté pour parler, toux inefficace.
Cardiovasculaires: tachycardie > 120/minute, hypotension, marbrures, temps de recoloration cutanée > 3 secondes, turgescence des veines jugulaires.
Neurologiques: Agitation, confusion, délire, hallucination, Obnubilation, coma, Convulsions.
Etiologies :
Insuffisance respiratoire aigue : Le contexte, le terrain, les signes, symptômes d’accompagnement, le mode de survenue peuvent orienter l’enquête étiologique.
Contexte :
Traumatique: volet thoracique, hémothorax, pneumothorax, contusion pulmonaire.
Toxique et en atmosphère confinée: inhalation de fumée, vapeurs toxiques ou brûlantes.
Immersion : noyade.
Tentative de suicide ou toxicomanie : dépression respiratoire liée à l’ingestion ou l’injection d’un toxique psychotrope.
Le terrain :
Une IRC antérieure oriente vers une décompensation aiguë.
Un terrain asthmatique oriente vers un asthme aigu grave.
Une insuffisance cardiaque, une insuffisance coronarienne, une hypertension: orientent vers un œdème pulmonaire aigu.
Une maladie neurologique: oriente vers une origine neuromusculaire.
Un terrain à risque thrombotique oriente vers une embolie pulmonaire.
Le type de dyspnée :
Dyspnée inspiratoire avec un stridor (bruit inspiratoire aigu) ou un cornage (bruit inspiratoire grave, rauque) origine haute (épiglottite, corps étranger, laryngite.
Une orthopnée origine cardiaque.
Une bradypnée expiratoire bronchospasme.
Signes d’accompagnements : Un syndrome septique (pneumopathie), Un syndrome douloureux
(pneumothorax, épanchement pleural).
Insuffisance respiratoire chronique : Terme évolutif commun de très nombreuses pathologies respiratoires.
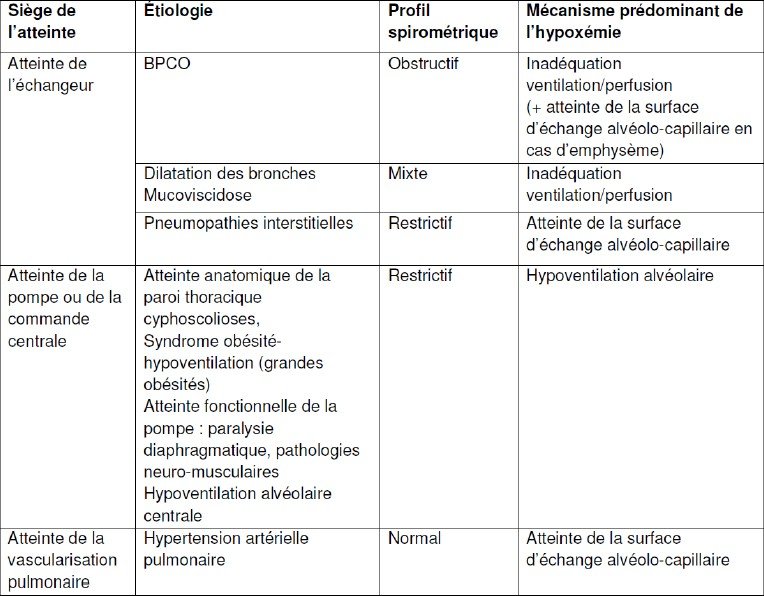
Les étiologies en fonction des 3 sièges possibles de l’atteinte respiratoire:
Les IRC par atteinte de l’échangeur pulmonaire : La première cause d’IRC.
Pathologies touchant les voies aériennes: BPCO ; dilatation des bronches; bronchiolites
Les pathologies touchant la région alvéolaire : pneumopathie interstitielle diffuse.
Les IRC par atteinte de la pompe ventilatoire ou de la commande centrale :
Diminution de la commande ventilatoire (accident vasculaire cérébral).
Pathologies neuromusculaires : myopathies, sclérose latérale amyotrophique.
Déformation thoracique.
Obésité morbide: augmentation importante du travail ventilatoire liée au surpoids pariétal et à la pression du contenu abdominal.
Les IRC par atteinte de la vascularisation pulmonaire : hypertensions pulmonaires (HTP).
Prise en charge thérapeutique :
INSUFFISANCE RESPIRATOIRE AIGUE : URGENCE +++
Gestes en urgence :
Appel à l’aide.
Laisser le malade dans la position semi-assise ;
Vérifier la liberté des voies aériennes supérieures : corps étranger, obstacle laryngé.
Surveillance: fréquence cardiaque (FC) et SaO2 (saturation artérielle en O2) en continu / pression artérielle (PA) et fréquence respiratoire (FR), état de conscience.
Oxygénothérapie (O2) par lunettes nasales ou masque facial: objectif SaO2 > 90 %
Mettre en place une voie veineuse
Traitement :
Désobstruction bronchique : Préalable à l’efficacité de l’oxygénothérapie : Bronchodilatateurs, la corticothérapie, fluidifiants bronchiques.
Oxygénothérapie : Indiquée dans toutes les IRA dès que la Sao2 est inférieure à 90 % (pao2 < 60 mmHg).
Le débit d’oxygène administré doit être juste suffisant pour ramener cette valeur au- dessus de 92 %.
Traitement spécifique de la cause : antibiotiques, anticoagulants.
INSUFFISANCE RESPIRATOIRE CHRONIQUE :
Le traitement est essentiellement Symptomatique+++. Risque de décompensation (insuffisance respiratoire aigüe.
L’oxygénothérapie et/ou la ventilation assistée. Traitement étiologique: fondamental.
Arrêt du tabagisme: impératif +++ quelle que soit la cause.
Vaccinations : antigrippale et anti-pneumococcique.
Réhabilitation respiratoire :
l’optimisation du traitement médicamenteux.
l’aide à l’arrêt du tabac.
le réentraînement à l’exercice.
la kinésithérapie respiratoire de drainage bronchique.
la prise en charge psychosociale.
Points clés
L’insuffisance respiratoire apparaît lorsque la fonction du système respiratoire n’est plus capable d’assurer les échanges gazeux.
Ceci aboutit à l’hypoxémie et éventuellement à l’hypercapnie.
On parle d’insuffisance respiratoire lorsque la pression partielle artérielle en oxygène (PaO2) est inférieure à 60 mmHg et/ou la pression partielle artérielle en dioxyde de carbone (CO2) est supérieure à 45 mmHg.
L’insuffisance respiratoire peut être causée par une hypoventilation des alvéoles, des anomalies du rapport entre la ventilation et la perfusion des unités pulmonaires, des shunts sanguins droit- gauche, une diminution de la pression partielle inspirée d’oxygène, et éventuellement des troubles de la diffusion des gaz.
Une insuffisance respiratoire (IR) peut résulter d’une atteinte de l‘échangeur pulmonaire, d’une atteinte de la pompe ventilatoire ou de la commande centrale ou d’une atteinte de la vascularisation pulmonaire.
Le principal signe clinique de l’insuffisance respiratoire est la dyspnée.
L’insuffisance respiratoire chronique est le terme évolutif commun de nombreuses pathologies respiratoires.
On distingue les IR obstructives, restrictives et mixtes et les IR liées à l’atteinte de la vascularisation pulmonaire.
Le traitement de l’insuffisance respiratoire est essentiellement symptomatique et repose sur l’oxygénothérapie mais aussi spécifique (étiologique).
Références bibliographiques :
Daniel Benlahouès. Anatomie et physiologie de l’appareil respiratoire- em-consulte. Doi : 10.1016/j.aidsoi.2013.02.003.
Elaine N.
Marieb, Katja Hoehn (2012): Anatomie et Physiologie Humaine. 1264p Silverthorn (2007): Physiologie humaine.
Chapitre : Physiologie de la respiration.
B.
Degano. Physiologie respiratoire– em-consulte [6-000-A-70] – Doi : 10.1016/S1155-195X(13)53632-2.
G.
Gayan-Ramirez, G.
Hermans .Physiopathologie de l’insuffisance respiratoire – em-consulte [6-040-H-10] – Doi : 10.1016/S1155-195X(13)58142-4.
Luc Delaunois. Physiopathologie de l’insuffisance respiratoire : Mécanismes, causes, conséquences – em-consulte [6-040-H-10].

