Les anxiolytiques et les hypnotiques
Les anxiolytiques (tranquilisants mineurs)
Physiopathologie des troubles anxieux :
L’anxiété est une exagération sans motif réel des réactions émotionnelles et somatiques de la peur/appréhension qui se développent d’ordinaire face à une menace.
Ces réactions affectent alors la vie affective, professionnelle,… de l’individu et son entourage.
Les anxiolytiques :
Définition :
Les anxiolytiques sont des médicaments qui réduisent ou suppriment l’angoisse et provoquent une sédation.
Ils n’ont pas d’effet psychotique et n’ont pas d’action antidépressive.
Classification des anxiolytiques :
Les anxiolytiques sont des médicaments de structure chimique assez variable, donc leur classification est chimique ; On distingue :
Les benzodiazépines : ils dominent la classe par leur nombre.
Les autres anxiolytiques : Carbamates, Hydroxyzine, Buspirone.
Les Benzodiazépines (BZD) :
Structure :
Les benzodiazépines doivent leur nom à leur structure chimique commune : le noyau benzodiazépine.
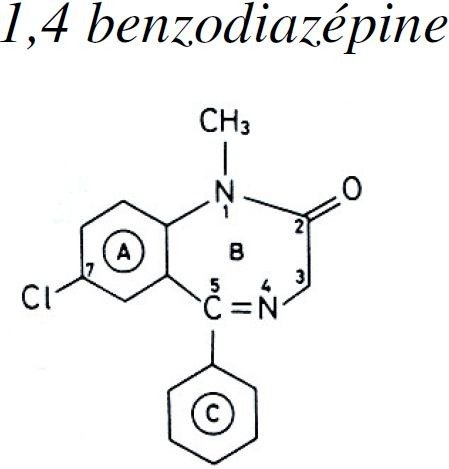
Mécanisme d’action des BZD :
Les BZD sont des agonistes du site allostérique du récepteur GABA-A.
Leur fixation favorise celle du GABA et potentialise ses effets inhibiteurs (ce sont des gaba-ergiques indirects).
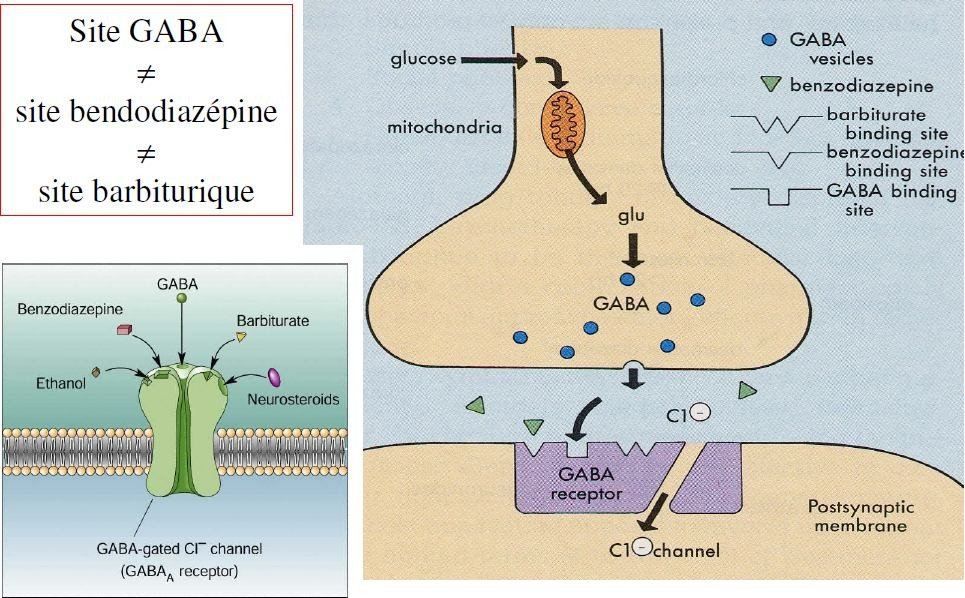
Les médicaments BZD:

Effets pharmacologiques :
On peut caractériser les benzodiazépines par les propriétés pharmacologiques suivantes :
Anxiolytique : en diminuant l’agressivité et atténuent les anomalies de comportement induites par la peur.
Sédative et hypnotique
Myorelaxante : une diminution du tonus musculaire et de la coordination.
Cet effet s’observe avec toutes les benzodiazépines mais à une dose supérieure à celle nécessaire pour induire l’anxiolyse et la sédation.
Anticonvulsivante et antiépileptique: cet effet est obtenu pour des concentrations élevées.
Effet amnésiant.
Indications : (prescription légalement limitée à 12 semaines au maximum) Elles sont en rapport direct avec les effets pharmacologiques et cliniques :
Anxiolytiques : anxiété excessive, états névrotiques, anxiété des psychotiques.
Hypnotiques : ce sont des médicaments symptomatiques des insomnies qu’ils soulagent, au moins à court terme, sans en traiter la cause.
Anticonvulsivants et antiépileptiques : elles sont utilisées de manière préventive et curative dans certaines formes d’épilepsie et dans les convulsions.
Myorelaxants : dans les contractures douloureuses.
Utilisés en prémédication par voie injectable, en anesthésiologie
Effets indésirables :
Ils sont généralement peu fréquents (< 4-5 %).
Ils sont en rapport avec la dose et /ou la sensibilité individuelle :
Troubles de la vigilance : somnolence,
Altération des performances psychomotrices : difficultés de concentration, hypotonie
Troubles de la mémoire (amnésie antérograde)
Perte de l’équilibre, sensations ébrieuses
En cas de traitement prolongé : développement d’une tolérance et risque de dépendance physique et psychique pouvant entraîner à l’arrêt un syndrome de sevrage (anxiété, insomnie, irritabilité, céphalées, myalgies, épisodes confusionnels, hallucinations convulsions).
Interactions médicamenteuses :
Pharmacocinétiques :
Pansements antiacides
Inhibiteurs enzymatiques : cimétidine, contraceptifs oraux
Inducteurs enzymatiques : Ethanol, carbamazépine, phénytoïne.
Pharmacodynamiques :
Dépresseurs du SNC : majoration de la dépression
– + Alcool = majoration des troubles de la vigilance
Clozapine : collapsus avec risque d’arrêt respiratoire et cardiaque.
Pharmacocinétique :
Certaines propriétés sont communes aux benzodiazépines comme la résorption et la distribution, par contre chaque molécule a un métabolisme spécifique dont pour certaines la formation de métabolites actifs et une durée d’élimination propre.
Résorption : elle est rapide et importante (70-90%), le Tmax est obtenu en 1 heure (sauf pour Oxazépam, Lorazépam qui sont résorbés plus lentement).
Distribution : la fixation aux protéines plasmatiques est généralement élevée, le volume de distribution moyen est de 1 L/kg de poids corporel suggérant une accumulation tissulaire.
Métabolisme : variable et complexe, dépendant des molécules.
Il conduit pour certaines benzodiazépines à la formation de métabolites actifs.
Elimination : les métabolites sont éliminés par les urines, les temps de demi-vie sont variables : Clotiazépam 5 heures
Diazépam 32 heures
Loflazépate 77 heures
Toutes les benzodiazépines passent dans le placenta et dans le lait maternel.
Les carbamates
Ce sont les premiers anxiolytiques synthétisés (en 1950)
Tous les carbamates utilisés en thérapeutique sont des esters d’alcool + Acide carbamique
Les médicaments : Méprobamate , Fébarbamate.
Mécanisme d’action :
Les carbamates interagissent avec les récepteurs GABA-ergiques, ce qui explique la communauté d’activité avec les BZD.
Cependant, aux posologies usuelles le taux d’occupation des récepteurs par les carbamates est faible.
Effets pharmacologiques :
Anxiolytique
Sédatif et myorelaxant
Effet hypnotique à fortes doses
Effet inducteur enzymatique modéré
Dépression des systèmes respiratoires et cardio-vasculaires aux doses élevées.
NB : Comparés aux benzodiazépines, on peut considérer que les carbamates ont plutôt une efficacité pharmacologique et clinique inférieure et une toxicité supérieure.
Les indications :
Méprobamate par voie orale : anxiété excessive, insomnies d’endormissement, contractures musculaires douloureuses.
Méprobamate par voie IV : états d’agitation, crises d’angoisse aiguës, prémédication avant certains examens.
Pharmacocinétique :
Une bonne résorption par voie orale avec un Tmax moyen de 1-2 heures, métabolisme hépatique important et glucurono-conjugaison facilitant l’élimination des dérivés inactifs par voie urinaire.
Passage transplacentaire et passage important dans le lait maternel.
Effets indésirables :(Ils sont beaucoup plus nombreux et fréquents que pour les benzodiazépines)
Somnolence diurne (surtout en début de traitement)
Tolérance lors d’un traitement prolongé avec dépendance et syndrome de sevrage en cas d’arrêt brutal du traitement.
Atteintes hépatiques (surtout si le traitement est prolongé)
Plus rarement : éruptions cutanées allergiques, nausées, vomissements, céphalées, vertiges, ataxie, troubles de l’accommodation.
En cas de surdosage : somnolence, état ébrieux, hypotonie musculaire puis coma, dépression respiratoire, et risque de défaillance cardio circulatoire.
Buspirone :
Mécanisme d’action :Il agit sur les systèmes sérotoninergique et dopaminergiques
Sur les récepteurs sérotoninergique : C’est un anxiolytique agoniste des récepteurs 5HT1A pré- synaptiques (autorécepteurs) en diminuant la synthèse et la décharge au niveau des neurones sérotoninergiques.
Mais aussi agoniste partiel des mêmes récepteurs post-synaptique
Sur les récepteurs D2 de la dopamine : action antagoniste, mais les effets anxiolytiques sont liés au récepteur 5HT1A.
Effets pharmacologiques :
L’effet anxiolytique est comparable à celui des benzodiazépines mais avec un délai d’action de 1 à 3 semaines.
Il n’y a pas d’effet sédatif, ni myorelaxant, ni anticonvulsivant.
Il n’entraîne aucune dépendance, ni réaction de sevrage à l’arrêt du traitement.
Indications : anxiété excessive (traitement d’une durée maximale de 12 semaines)
Pharmacocinétique :
Très bien résorbé mais subit ensuite un premier passage hépatique qui réduit sa biodisponibilité à 4%.
Fixation aux protéines plasmatiques.
Métabolisme hépatique avec élimination rénale des métabolites.
Demi-vie plasmatique : 4 – 8 heures.
Effets indésirables :(Rares et transitoires) Nausées, vomissements, gastralgie, céphalées, vertiges, sensations ébrieuses.
Hydroxyzine :
L’Hydroxyzine est un anxiolytique peu utilisé sauf en cas de manifestations mineures de l’anxiété.
C’est un antihistaminique de type H-1, et anti- cholinergique, utilisé dans le traitement des urticaires aigues allergiques, et doté de propriétés antiémétiques, sédatives et anxiolytiques.
Indications : traitement des anxiétés excessives.
Pharmacocinétique : une résorption digestive rapide, un métabolisme complet, une demi-vie de 6 – 8 heures.
Effets indésirables: somnolence diurne, effets atropiniques, troubles oculaires avec augmentation de la
pression intra-oculaire et risque de poussées aiguë de glaucome.
Elle n’induit pas de dépendance mais on observe un syndrome de sevrage à l’arrêt du traitement.
Contre-indications : glaucome, grossesse au cours du premier trimestre et allaitement.
Etifoxine :
Appartient à la famille des Benzoxazines
Action anxiolytique dépourvue d’effet myorelaxant ou amnésiant.
Deux mécanismes d’actions complémentaires :
Agit sur un site spécifique du récepteur GABA-A, indépendant de celui des BZD ce qui potentialise la transmission gaba-ergique.
Régulation mitochondriale de la production de neurostéroides, ce qui potentialise la transmission gaba-ergique.
Bien toléré par l’organisme, et n’entraine pas de dépendance.
A ne pas associer avec les anticholinergiques et les dépresseurs du SNC.
Les hypnotiques
Rappel physiopathologique sur le sommeil et l’insomnie :
Définition :
L’insomnie n’est pas une maladie mais un symptôme aux contours très variables dans ses formes et dans le temps ; elle peut être : occasionnelle, transitoire ou chronique.
De nombreux facteurs peuvent occasionner une insomnie :
Facteurs psychophysiologiques : anxiété, comportement négatif vis-à-vis du sommeil.
Facteurs psychiatriques : dépression, schizophrénie.
Facteurs organiques : la douleur.
Médicaments et alcool : alcool.
Environnement : facteurs climatiques, bruit, lumière, altitude.
Perturbation du rythme circadien : horaires irréguliers du sommeil.
Différentes classes de médicaments hypnotiques :
Définition :
Les hypnotiques sont des médicaments qui permettent aux insomniaques de dormir.
| Hypnotiques vrais | Hypnogènes |
| Barbituriques (abandonnés)Benzodiazépines (Fréquents)Les apparentés aux Benzodiazépines (Zolpidem, Zopiclone)Dérivés divers | Neuroleptiquesanxiolytiquesantihistaminiques |
Les Benzodiazépines : 1-4 benzodiazépine :
Flunitrazépam
Nitrazépam
Lormétazépam
Témazépam
Triazolo-benzodiazépine
Estazolam
Triazolam
Imidazolo-benzodiazépine : Loprazolam
Mécanisme d’action : Même mécanisme d’action que les BZD anxiolytiques.
Propriétés pharmacologiques : Mêmes propriétés pharmacologiques que les benzodiazépines anxiolytiques.
Effets propres sur le sommeil :
Diminution de la latence du sommeil
Diminution du nombre de réveils
Modification de l’organisation du sommeil lent :
Pharmacocinétique :
Elle permet de distinguer les benzodiazépines hypnotiques des benzodiazépines anxiolytiques:
Vitesse de résorption rapide avec pic plasmatique atteint en 30 à 120 min.
Action relativement courte pour diminuer l’effet résiduel, cette action courte est la résultante d’une demi-vie relativement courte.
Comparaison des demi-vies :
Benzodiazépines d’action prolongée (Nitrazépam 23 heures, Flunitrazépam 19 heures)
Benzodiazépines d’action intermédiaire (Loprazolam 8 heures, Lormétazépam 10 heures)
Benzodiazépines d’action courte (Triazolam 3 heures)
Ces valeurs sont à comparer avec les demi-vies des benzodiazépines anxiolytiques qui sont en moyenne de 50 heures
Elimination urinaire sous forme de métabolites glycuro-conjugués inactifs.
Passage transplacentaire et dans le lait maternel.
Effets indésirables :
Mêmes effets indésirables que les benzodiazépines anxiolytiques.
Voir le cours “les Anxiolytiques”.
Interactions médicamenteuses :
Tous les hypnotiques sont des dépresseurs du système nerveux central et peuvent, en association avec un autre dépresseur du système nerveux central (notamment un dérivé morphinique) ou de l’alcool, entraîner une majoration de l’effet sédatif.
Triazolam
Contre-indication : + Itraconazole, Kétoconazole = augmentation des concentrations plasmatiques de Triazolam avec majoration importante de la sédation.
Association déconseillée : + Anti-protéases, Diltiazem, vérapamil, macrolides = augmentation des concentrations plasmatiques de Triazolam avec majoration de la sédation.
II. 3.
Les apparentés aux benzodiazépines :
Ils sont différents chimiquement, mais leur pharmacologie est assez proche de celle des benzodiazépines.
Cyclopyrrolones : Zopiclone
Mécanisme d’action :
Zopiclone est un hypnotique de propriétés voisines de celle des BZD facilitant la transmission Gaba- ergique, mais en se fixant sur un site récepteur différent.
Pharmacologie clinique :
Hypnotique sans effet myorelaxant, ni anticonvulsivant.
Effets dose-dépendants chez les volontaires sains.
Peu de perturbations de la physiologie du sommeil.
Diminution de la latence du sommeil et du nombre de réveils.
Augmentation de la durée et de la qualité du sommeil avec efficacité comparable à celle des BZD.
Pharmacocinétique :
Résorption supérieure à 95%, biodisponibilité de 80%,
Demi-vie plasmatique de 3,5 à 6 heures,
Volume de distribution de 100l/kg,
Pratiquement complètement métabolisé par le foie (d’où la possibilité d’un allongement de la demi-vie en cas d’insuffisance hépatocellulaire).
Passe le placenta et dans le lait maternel.
Effets indésirables :
Dépendance
Goût métallique dans la bouche, amertume
Amnésie rétrograde
Imidazopyridine : Zolpidem
Mécanisme d’action :
Le Zolpidem agit également au niveau de la transmission gabaergique mais à un site différent de celui des benzodiazépines et de la Zopiclone.
Pharmacologie clinique :
Hypnotique sans effet myorelaxant, ni anticonvulsivant (aux doses utilisées chez l’homme)
Peu de perturbations de la physiologie du sommeil :
Diminution de la latence du sommeil,
Diminution du nombre de réveils,
Augmentation de la durée et de la qualité du sommeil avec une efficacité comparable à celle des benzodiazépines.
Tolérance et effet rebond : la tolérance ne semble pas apparaître mais il existe une possibilité de rebond (rare)
Dépendance (dépend de la durée du traitement et de la dose).
Pharmacocinétique :
Résorption rapide : 0,5 et 3 h.
Entièrement métabolisé par le foie.
Passe le placenta et dans le lait maternel.
Effets indésirables :
Bien toléré en général, mais certains effets persistent avec une faible fréquence (< 5%).
Dépendance.
Amnésie rétrograde.
Episodes confusionnels, cauchemars.
Rarement : rebond, insomnie.
Interactions médicamenteuses :
Rifampicine = diminution des concentrations plasmatiques et de l’efficacité du zolpidem.
II.4.Les Barbituriques (BRB) :
Les BRB ont connu une longue période d’utilisation en tant que sédatif et hypnotiques, toutefois à l’exception de quelques utilisations dans des cas précis, ils ont été remplacés par les BZD aux effets similaires mais sans les effets délétères des BRB.
Actuellement les BRB sont essentiellement indiqués pour leurs propriétés anesthésiques (Exp : (Thiobarbital) et antiépileptiques (Exp: Phénobarbital).
Mécanisme d’action :
Ils Possèdent également un site de fixation sur le récepteur GABA-A (site différent de celui des benzodiazépines; non-compétition benzodiazépines-barbituriques).
Facilitent (aussi) l’action du GABA sur son récepteur, mais en augmentant la durée d’ouverture du canal induite par le GABA.
A haute concentration, les barbituriques miment l’effet du GABA et ouvrent le canal.
Pharmacocinétique des BRB :
Les BRB sédatifs/hypnotiques sont administrés par voie orale, et rapidement absorbés.
Largement distribués et traversent le placenta.
Le métabolisme hépatique des barbituriques est en compétition avec de nombreux autres médicaments et composés endogènes.
Les barbituriques sont des inducteurs du métabolisme hépatique.
Eliminés par voie rénale.
Indication :
Traitement de l’insomnie (plus ou moins abandonnés à cause de leurs effets indésirables)
Essentiellement indiqués pour leurs propriétés anesthésiques et antiépileptiques.
Effets indésirables :
La fenêtre thérapeutique des barbituriques est très étroite: risque important d’intoxication par dépression des centres respiratoires, coma, mort, sans qu’il y ait d’antidote spécifique.
Sédation
Confusion
Dépendance physique, symptômes de sevrage graves, et tolérance.
II.5.
Les antihistaminiques H1 :
Il s’agit d’une grande famille de composés dont certains ont comme indication les troubles du sommeil Leur utilisation est discutée dans cette indication car la connaissance des doses minimales efficaces est mauvaise.
Phénothiazines (seules) Doxylamine, Aliménazine, Niaprazine.
Phénothiazines (en association) Acéprométazine / méprobamate Acéprométazine / Acépromazine
Nombreux autres effets qui n’interviennent pas dans cette indication
Mécanisme d’action :
Inhibiteur compétitif de l’histamine au niveau des récepteurs H1 mais aussi inhibition de l’activité anticholinergique, effet antiémétique, anesthésique locale et faible antagoniste des récepteurs alpha.
Pharmacologie clinique :
Sédation,
Effet sur le sommeil : diminution du nombre de réveils, augmentation de la durée totale du réveil, surtout aux stades III et IV, sommeil paradoxal plus ou moins modifié.
Antitussif (H1),
Antiémétique (péristaltisme H1),
Pas de dépendance, pas d’amnésie rétrograde,
Pharmacocinétique :
Résorption supérieure à 80%, rapide mais biodisponibilité réduite (25%) par un premier passage hépatique important,
Demi-vies plasmatiques longues entraînant un effet résiduel important.
Effets indésirables :
Effets résiduels, entraînant une somnolence diurne, effets atropiniques : sécheresse buccale, constipation.
Excitation chez le nouveau-né et l’enfant si surdosage.
Risque de photosensibilisation.

