Troubles de la Conscience et Coma : Comprendre, Diagnostiquer et Prendre en Charge
La conscience est bien plus qu’un simple état d’éveil. C’est une fonction complexe du système nerveux central qui permet à l’individu d’interagir avec son environnement, de percevoir les stimuli visuels, auditifs et tactiles, et d’y répondre de façon adaptée.
Lorsque cette fonction est altérée, on parle de troubles de la conscience — une situation médicale urgente qui va de la simple lipothymie au coma profond. Le coma résulte d’une défaillance neurologique aiguë engageant le pronostic vital.
Cet article vous propose une vue d’ensemble claire et structurée de ces troubles : définitions, mécanismes, diagnostic, causes et prise en charge.
1. Définitions : De la Syncope au Coma
Les troubles de la conscience se classent selon leur durée en deux grandes catégories :
Les troubles de brève durée
La syncope est une perte complète et brusque de conscience, passagère, liée à une anoxie cérébrale (absence totale d’oxygène au cerveau). Elle survient soudainement, dure quelques secondes, et la récupération est immédiate et totale.
Exemple concret : un patient debout dans une file d’attente s’effondre soudainement, pâlit, son pouls disparaît brièvement, puis il reprend conscience après 10 à 20 secondes.
La lipothymie est une perte incomplète de conscience. Le patient ne tombe pas toujours, reste partiellement réactif et récupère plus lentement. Elle correspond à une simple hypoxie (manque relatif d’oxygène).
L’épilepsie est une crise cérébrale liée à une décharge électrique anormale, paroxystique et hyper synchrone d’une population de neurones. Elle peut prendre différentes formes : grand mal (convulsions généralisées) ou petit mal (absence brève).
Les troubles de durée prolongée
Le coma est une perte durable de la conscience de la vie de relation : le patient ne perçoit plus son environnement, ne répond plus aux stimulations, mais ses fonctions végétatives (respiration, circulation) sont partiellement conservées.
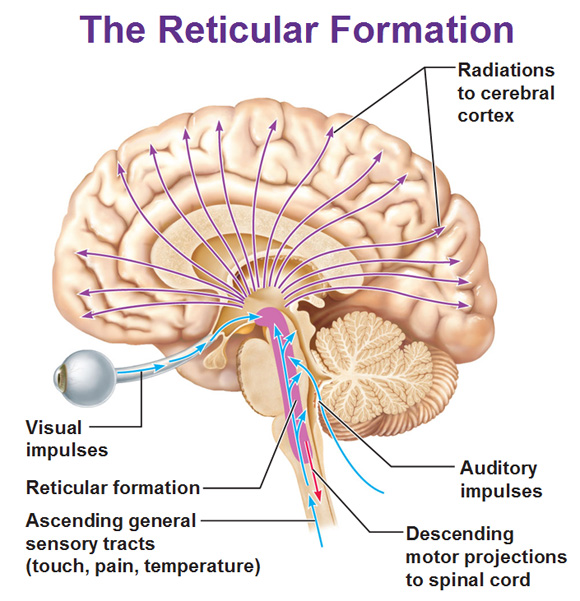
⚠️ Le coma n’est pas une forme exagérée du sommeil. Il s’agit d’une dépression des structures cérébrales d’éveil, notamment du système réticulé activateur ascendant.
2. Physiopathologie : Ce Qui Se Passe Dans le Cerveau

Les pertes de connaissance brèves : deux mécanismes
Mécanisme 1 — L’anoxie cérébrale
Un manque total d’oxygène provoque une paralysie neuronale rapide. Selon son intensité :
- Anoxie complète → syncope
- Hypoxie partielle → lipothymie
Elle peut être causée par une insuffisance respiratoire ou circulatoire (chute de la pression artérielle, troubles du rythme cardiaque…).
Mécanisme 2 — La décharge neuronale hyper synchrone
Un groupe de neurones s’active de façon anormale et synchronisée, déclenchant une crise épileptique. Selon la zone touchée, la crise peut être localisée ou généralisée.
Les pertes de connaissance prolongées : la triade fonctionnelle
Pour qu’une personne soit consciente, trois conditions doivent être réunies :
- Les deux hémisphères cérébraux doivent fonctionner
- Le système réticulé activateur ascendant (SRAA) doit être intact
- La pression de perfusion cérébrale (PPC) doit être suffisante
La formule clé :
PPC = PAM − PIC (Pression de Perfusion Cérébrale = Pression Artérielle Moyenne − Pression Intra-Crânienne)
Toute augmentation de la pression intracrânienne (œdème cérébral, hématome, tumeur) réduit la perfusion du cerveau et peut déclencher une ischémie cérébrale secondaire.
Pourquoi une lésion unilatérale suffit rarement à provoquer un coma ?
Une lésion d’un seul hémisphère (ex. : AVC de l’artère cérébrale moyenne) ne perturbe généralement pas la conscience, sauf si elle comprime l’hémisphère controlatéral ou si elle est massive avec effet de masse.
Mécanismes cellulaires en jeu lors du coma :
- Activation des voies d’apoptose (mort cellulaire programmée)
- Engagement cérébral : compression directe du tissu, hydrocéphalie aiguë, dysfonction vasculaire
- Libération massive de glutamate activant les récepteurs NMDA → afflux excessif de calcium intracellulaire → mort neuronale
Le coma est généralement un trouble transitoire. Si l’évolution ne se fait pas vers le décès, la récupération d’un certain degré de vigilance en quelques jours à quelques semaines est la règle. Cependant, cette récupération d’un éveil ne s’accompagne pas systématiquement d’une restauration de la conscience.
En cas d’éveil sans récupération de la conscience, on distingue :
- L’état végétatif (ou syndrome d’éveil non répondant)
- L’état de conscience minimale
3. Diagnostic : L’Évaluation Clinique en Urgence
Les troubles de conscience, et a fortiori le coma, sont des situations fréquentes et urgentes pour lesquelles l’examen clinique est essentiel.
Reconnaître la syncope
- Début brutal, chute sur le sol
- Prodromes fréquents : pâleur, sueurs, nausées, bourdonnements d’oreilles
- À l’examen : pâleur extrême, pouls et tension artérielle indétectables, parfois arrêt respiratoire transitoire
- Durée : quelques secondes
- Récupération : immédiate et totale
Reconnaître la lipothymie
- Début progressif : angoisse, sueurs froides, troubles visuels (voile blanc), bourdonnements
- Chute parfois évitable (le patient peut s’asseoir à temps)
- Perte de conscience incomplète
- Tension basse, pouls faible mais perceptible
- Récupération plus lente, avec sensation de fatigue résiduelle
Évaluer le coma : l’anamnèse est capitale
Dès la prise en charge, il faut interroger l’entourage sur :
- Le contexte d’apparition (traumatisme, ingestion de toxique, fièvre, convulsions ?)
- La rapidité d’installation (brutale ou progressive ?)
- Les antécédents médicaux et médicamenteux
- La consommation d’alcool ou de substances
- Les derniers repas et comportements inhabituels
- La dernière fois où le patient était parfaitement normal
L’examen clinique général
Certains signes orientent immédiatement vers une cause :
| Signe clinique | Cause évoquée |
|---|---|
| Hypothermie | Surdosage sédatif, noyade, sepsis chez le sujet âgé |
| Hyperthermie | Coup de chaleur, infection du SNC |
| Fièvre + purpura | Méningite à méningocoque |
| Marques d’aiguilles | Surdosage aux opiacés ou à l’insuline |
| Morsure de langue | Épilepsie |
| Haleine sucrée/fruitée | Acidocétose diabétique |
L’examen neurologique
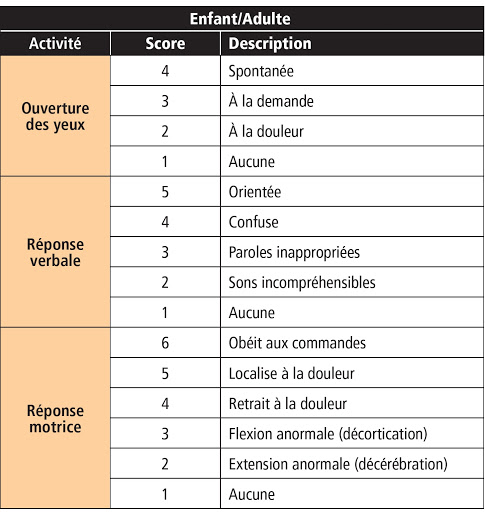
L’Échelle de Coma de Glasgow (GCS) est l’outil de référence. Elle évalue trois paramètres :
- Ouverture des yeux (1 à 4 points)
- Réponse verbale (1 à 5 points)
- Réponse motrice (1 à 6 points)
Score maximum = 15 (patient conscient et orienté) / Score minimum = 3 (coma profond)
L’évaluation commence par des ordres verbaux simples, puis des stimulations non douloureuses, et enfin des stimulations douloureuses (pression sus-orbitaire, sternum).
Les examens complémentaires indispensables
- Glycémie capillaire : à réaliser en PREMIER devant tout trouble de la conscience (éliminer une hypoglycémie)
- Oxymétrie de pouls (SpO₂)
- Bilan biologique complet : ionogramme, NFS, bilan hépatique, rénal, toxicologique
- Neuro-imagerie en urgence (TDM cérébral) : si suspicion de cause structurale
- Ponction lombaire : si méningite suspectée et imagerie normale
- EEG : si état de mal épileptique non convulsif suspecté
4. Étiologies : Les Causes des Troubles de la Conscience
Causes des syncopes
Causes cardiaques :
- Syndrome d’Adams-Stokes (troubles du rythme ou de la conduction)
- Rétrécissement aortique serré
Causes extra-cardiaques :
- Hypotension orthostatique (chute de pression à la levée)
- Malaise vagal (la plus fréquente en pratique)
Causes du coma
Causes structurales (focales)
- Traumatismes crâniens : commotions, hématomes épidural ou sous-dural, contusions
- Accidents vasculaires cérébraux : hémorragie sous-arachnoïdienne, hémorragie intraparenchymateuse, infarctus du tronc cérébral
- Tumeurs cérébrales, abcès cérébraux
- Hydrocéphalie aiguë
Causes métaboliques et endocriniennes (diffuses)
- Hypoglycémie (urgence absolue — cause la plus fréquente et la plus facilement réversible)
- Hyperglycémie avec acidocétose diabétique
- Hypo/hypernatrémie
- Hypoxie, hypercapnie
- Urémie (insuffisance rénale)
- Encéphalopathie hépatique
- Hypothyroïdie sévère, hypercalcémie
- Encéphalopathie de Wernicke (carence en vitamine B1)
Causes infectieuses
- Méningite bactérienne
- Encéphalite (herpétique notamment)
- Sepsis sévère
Causes toxiques et médicamenteuses
- Alcool (intoxication aiguë ou sevrage)
- Surdosage aux opiacés, benzodiazépines, autres sédatifs
- Stimulants du système nerveux central
- Monoxyde de carbone
5. Prise en Charge : La Règle des ABC en Urgence
Étape 1 — Stabilisation immédiate (Airway – Breathing – Circulation)
La priorité absolue est d’assurer :
- Les voies aériennes : libération, aspiration si nécessaire, intubation si besoin
- La ventilation : supplémentation en oxygène, ventilation mécanique si défaillance respiratoire
- La circulation : correction de l’hypotension, monitorage hémodynamique continu
⚠️ En cas d’hypertension artérielle, la réduction doit être prudente : abaisser trop la PA peut induire une ischémie cérébrale supplémentaire.
Étape 2 — Traitement symptomatique systématique
Dès la prise en charge, même avant le diagnostic définitif :
- Thiamine 100 mg IV ou IM (vitamine B1) : à donner systématiquement pour prévenir l’encéphalopathie de Gayet-Wernicke, en particulier chez les patients dénutris ou alcooliques — toujours avant le glucose
- Glucosé 50% (50 mL IV) : si hypoglycémie confirmée ou suspectée, après la thiamine
- Correction des troubles hydroélectrolytiques (sodium, potassium, calcium) selon ionogramme
- Apports nutritionnels : environ 2 000 kcal/jour par sonde gastrique ou voie parentérale
Étape 3 — Traitement étiologique ciblé
Le traitement de la cause est la véritable priorité une fois le patient stabilisé :
- Épilepsie → anticonvulsivants (benzodiazépines, puis valproate ou lévétiracétam)
- Hypoglycémie → resucrage immédiat
- Méningite → antibiotiques IV en urgence (ne pas attendre l’imagerie si syndrome méningé franc)
- Intoxication aux opiacés → naloxone
- Hématome intracrânien → neurochirurgie
Étape 4 — Soins de réanimation et nursing
Le patient en coma nécessite une surveillance et des soins intensifs continus :
- Admission en USI (Unité de Soins Intensifs)
- Ventilation mécanique avec aspirations bronchiques régulières
- Matelas anti-escarres, surveillance des points d’appui
- Soins des yeux et de la bouche (risque de kératite, d’infection)
- Kinésithérapie passive au lit pour prévenir les rétractions tendineuses
- Prévention des thromboses veineuses profondes : héparinothérapie préventive
- Supplémentation vitamines B1, B6, PP et phosphore
En Résumé : Les Points Clés à Retenir
- Les troubles de la conscience vont de la lipothymie bénigne au coma engageant le pronostic vital
- Toute altération de la conscience est une urgence médicale jusqu’à preuve du contraire
- La glycémie capillaire doit être mesurée immédiatement devant tout trouble de la conscience
- Le diagnostic repose sur l’anamnèse, l’examen clinique (score de Glasgow) et les examens complémentaires ciblés
- Le traitement associe stabilisation immédiate, traitement symptomatique systématique et traitement étiologique
- Le pronostic du coma dépend principalement de l’étiologie, de l’âge, des comorbidités ainsi que de la sévérité du trouble de la conscience.
📚 Références
- Rose Marie Hamladji
- Lionel Naccache — Brain, Institut du Cerveau et de la Moelle Épinière
- SRLF Réanimation — Altération de la Conscience
- Kenneth Maiese — Revue générale des comas et des troubles de la conscience, 2017 (Manuel MSD, mis à jour avril 2024)
- François Cohadon — Sortir du coma
- B. Hermann, M. Simony, B. Rohaut — Troubles de la conscience, coma, EMC Neurologie, 2023
- SFMU — Coma : prise en charge de la première heure, JTI Rennes, 2024
Cet article a été rédigé à des fins éducatives et informatives. Il ne remplace en aucun cas un avis médical professionnel. En cas d’urgence, composez le 15 (SAMU) ou le 112.